Asiantuntijalääkäri Hilkka Virtanen, palvelualuejohtaja Sari Ahonen, palvelualuejohtaja Katariina Korkeila, erityisasiantuntija Karoliina Luukkainen 30.10.2015:
Toimialajohtaja Riitta Liuksa perusti päätöksellään 2.9.2015 § 21 työryhmän vanhusten asumispalvelujen jonojen purkamisen suunnittelemista varten. Työryhmän tehtäväksiannossa todetaan, että ”Vanhusten jonottaminen eri palvelumuotoihin on epätarkoituksenmukaisella tasolla. Erityisesti jonottaminen ilmenee kaupunginsairaalassa, jossa asumispalveluihin jonottavien määrää on 30 - 40. Koska asumispalveluihin otetaan ensisijaisesti suoraan sairaalasta, kotona jonottavien tilanne vaikeutuu. Työryhmän tulee tehdä esitys tilanteen purkamiseksi ja kestävän sekä pitkäjänteisen tehokkaan ja vaikuttavan toiminnan toteuttamiseksi”.
Työryhmä on tarkastellut olemassa olevaa näyttöä sairaalahoidon pitkittymisen haitoista, suosituksia pitkäaikaishoidon määrästä ja kestosta, mikä edellä olevia seikkoja silmällä pitäen Turussa tilanne on tällä hetkellä ja millaisia toimenpiteitä tarvitaan vanhusten asumispalvelujonojen purkamiseksi. Työryhmä esittää suunnitelmat jonojen purkamisesta jaoteltuna lyhyen ja pitkän tähtäimen tavoitteiden mukaisesti. Työryhmä esittää myös, että ikäihmisiin kohdentuvien toimenpiteiden koordinoimiseksi perustettaisiin pysyvä seurantaryhmä.
1.Olemassa oleva näyttö sairaalahoidon pitkittymisestä
Tuoreen tutkimustiedon mukaan kolmannes vanhuksista menettää osan päivittäisissä toimissa tarvitsemastaan toimintakyvystä sairaalahoidon aikana. Sairaalahoitoon liittyvän toimintakyvyn heikentymisen ennuste on huono: keskimäärin kolmannekselle se jää pysyväksi, ja kuolleisuus vuoden seurannassa on jopa 41 %. Lisäksi useimmat potilaat joutuvat uudelleen sairaalaan kotiutumista seuraavan vuoden aikana. Ellei toimintakyky palaudu sairaalahoitoa seuraavan kuukauden aikana, vain yhdellä kuudesta toimintakyky palautuu vuodenkaan seuranta-aikana.
Syyt toimintakyvyn heikkenemisen taustalla ovat moninaisia. Monesti potilaan muut sairaudet vaikeutuvat hoidon aikana tai potilaalla on ollut taustalla diagnosoimattomia sairauksia. Sairaala ja päivystyspisteet ovat ympäristöinä passivoivia ja monet potilaat – yhtä lailla kuin heidän omaisensakin – omaksuvat nopeasti hoidon kohteen roolin. Hyväkuntoisetkin potilaat viettävät 17-20 tuntia vuodelevossa ja tänä aikana lihasmassa, lihasvoima ja aerobinen suorituskyky heikkenevät nopeasti. Vanhuksilla lihaskato on vielä nopeampaa kuin nuoremmilla potilailla. Toimintakyvyn säilyttämisen lähtökohtana on se, että potilas tekee itse ne toimet, joihin hän ennen sairaalahoitoa on pystynyt. Tämä vaatii myös hoitajilta kannustavaa, kuntouttavaa hoito-otetta. Tuoreen tutkimusnäytön pohjalta voidaan kuitenkin sanoa, että monesti henkilökunta vastustaa näitä uudistuksia (Jämsen, Kerminen, Strandberg & Valvanne 2015 sekä Kinnula, Malmi ja Vauramo 2014).
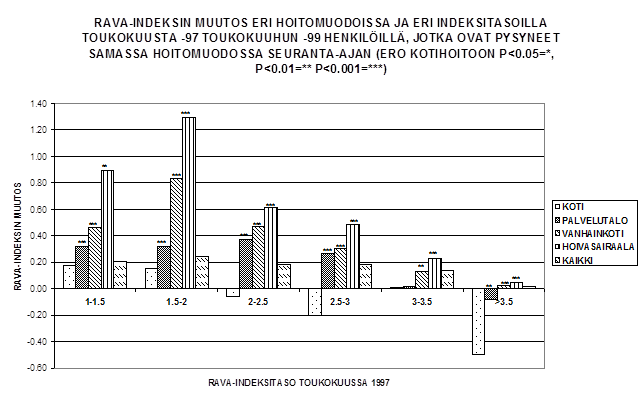
Tapio Rajalan ym. jo 1997-1999 tekemässä 2 vuoden seurannassa vanhusten toimintakyky RAVA- indeksillä mitattuna säilyi parhaiten kotihoidossa. Löydös koski kaikkia RAVA- lähtötasoja (kuvio 1).
Kuvio 1. RAVA-indeksin muutos eri hoitomuodoissa ja eri indeksitasoilla 05/1997-05/1999 henkilöillä, jotka ovat pysyneet samassa hoitomuodossa seuranta-ajan
2.Olemassa olevat suositukset pitkäaikaishoidon määrästä ja kestosta
Sosiaali- ja terveysministeriö ja Suomen Kuntaliitto ovat antaneet iäkkäiden ihmisten palvelujen kehittämistä koskevan laatusuosituksen vuonna 2013. Laatusuosituksessa on määritelty valtakunnalliset tavoitteet, joita kuntien on tarkasteltava suhteessa kunnan asukkaiden tarpeisiin. Laatusuosituksen tavoitteet on esitetty alla olevassa taulukossa.
Taulukko 1. Laatusuosituksen tavoitteet 75-vuotiaiden palveluille
75 vuotta täyttäneet | 2017 |
Kotona asuvat 75 vuotta täyttäneet % vastaavanikäisestä väestöstä | 91-92% |
Ikääntyneiden tehostetun palveluasumisen 75 vuotta täyttäneet asiakkaat 31.12. % vastaavanikäisestä väestöstä | 6-7% |
Vanhainkodeissa tai pitkäaikaisessa laitoshoidossa terveyskeskuksissa olevat 75 vuotta täyttäneet 31.12., % vastaavanikäisestä väestöstä | 2-3% |
Alla olevassa taulukossa 2 on kuvattu yli 75-vuotiaiden palveluasumisen nykytilanne ja tarve Turussa vuonna 2030 laatusuosituksen mukaan laskettuna.
Taulukko 2. Yli 75-vuotiaiden palveluasumisen tarve vuonna 2030 laatusuosituksen mukaan
Palveluasumisen muoto | tilanne 30.6.2015
% / yli 75 v väestö ja paikkojen lukumäärä | laatusuositus
% / yli 75 v väestö 7 /2015 ja paikkojen lukumäärä | laatusuosituksen mukainen tilanne 2030
% / yli 75 v väestö ja paikkojen lukumäärä | Muutos 2015 - > 2030 |
tehostettu palveluasuminen | 5,1 % / yli 75 v
857 paikkaa | 6,0 -7,0 % / yli 75
1 002 – 1 169 paikkaa | 6 % / yli 75 v
1 560 paikkaa | + 0,9 % / yli 75 v
+ 703 paikkaa |
vanhainkodit tai pitkäaikainen terveyskeskustasoinen laitoshoito | 4,7 % / yli 75 v
792 paikkaa | 2,0 – 3,0 % / yli 75 v 334 - 501 paikkaa | 2 % / yli 75 v
520 paikkaa | -2,7 %/ yli 75 v
-272 paikkaa |
yhteensä | 9,8 % / yli 75 v
1 649 paikkaa | 8,0 – 10,0 % / yli 75 v 1 336 – 1 670 paikkaa | 8 % / yli 75 v
2 080 paikkaa | -1,8 % / yli 75 v
+ 431 paikkaa |
Vuonna 2017 Turussa on väestöennusteen mukaan 17 075 yli 75 –vuotiasta. Mikäli heistä 92 % asuisi kotona, olisi ympärivuorokautisen hoidon kokonaistarve 1366 paikkaa. Laatusuosituksen mukaan paikkojen kokonaismäärän tulisi siis laskea 30.6.2015 tilanteen 1649 paikasta 283 paikalla. Myös paikkojen rakenteen tulisi selvästi muuttua. Tehostetun palveluasumisen paikkojen tulisi lisääntyä nykyisestä 857:sta + 168 paikkaa, jotta laatusuosituksen mukainen 1025 tehostetun palveluasumisen paikkaa olisi käytössä vuonna 2017. Sen sijaan vanhainkodin- tai pitkäaikaisen terveyskeskustasoisen laitoshoidon paikkoja voisi vähentää nykyisestä 792:sta 451 paikalla, jotta laatusuosituksen mukainen taso 341 paikkaa olisi käytössä vuonna 2017.
Pitkäaikaishoidon paikkojen kokonaismäärä kaikenikäisille oli kesäkuun 2015 lopussa 1878 paikkaa ja näistä siis 1649 oli yli 75-vuotiaiden käytössä. Alle 75-vuotiaiden ympärivuorokautisessa hoidossa olevien määrä on ollut joulukuun lopussa 2013 ja 2014 noin 230 henkilöä.
OECD-maiden välisessä vertailussa Suomessa on keskiarvoon verrattuna 18 % enemmän sairaanhoitajia, 15 % enemmän sairaansijoja ja 51 % enemmän MRI-laitteita. Keskieurooppalaisia sairaaloita pidetään usein noin 20-30 % tehokkaampina meihin verrattuna. Oma ylikapasiteettimme näkyy poikkeuksellisen suurena dementian vuodeosastohoitona. Ruotsissa on saavutettu kolme sairaansijaa tuhatta asukasta kohden ja pyritään kahden vuorokauden hoitoaikaan. Suomessa 2013 tiedoilla sairaansijoja oli 3,4 tuhatta asukasta kohti. Varsinais-Suomessa vastaava luku on vielä suurempi 3,5. Ruotsissa on panostettu erityisesti kuntoutukseen. Esim. Göteborgissa noin 80 % vanhuksista, jotka menivät aikaisemmin palveluasuntoon, palaa kotiin 1-3 vuodeksi. Loppuvaiheessa palveluasuntovaihe kestää kuukausia, ei vuosia. Suomalaista kohden kodin ulkopuolista asumisaikaa kertyy 1,6 vuotta. Tässä on kolmannes liikaa. Perussyynä on kuntoutuksen puute (Kinnula, Malmi & Vauramo 2014).
Vanhusten pitkäaikaishoidon tarve vuoteen 2040 -tutkimus vahvistaa Kinnulan, Malmin ja Vauramon havaintoja. Raportissa todetaan, että hoitotarve ei liity suoraan ikään, vaan viimeisiin elinvuosiin ja kuolemanläheisyyteen. Ikääntyneiden terveys ja toimintakyky ovat keskimäärin parantuneet samalla, kun eliniät ovat pidentyneet. Terveiden ja toimintakykyisten vuosien lisääntyminen on liittynyt elämäntapojen ja terveysteknologian parantumiseen. Jos trendi jatkuu, pitkäaikaishoidon paikkatarve tietynikäistä vanhusta kohden on jatkossa nykyistä vähäisempi (Kauppi, Määttänen, Salminen & Valkonen 2015).
3.Asumispalveluiden ja sairaalahoidon paikkatilanteiden ja jonojen kehitys
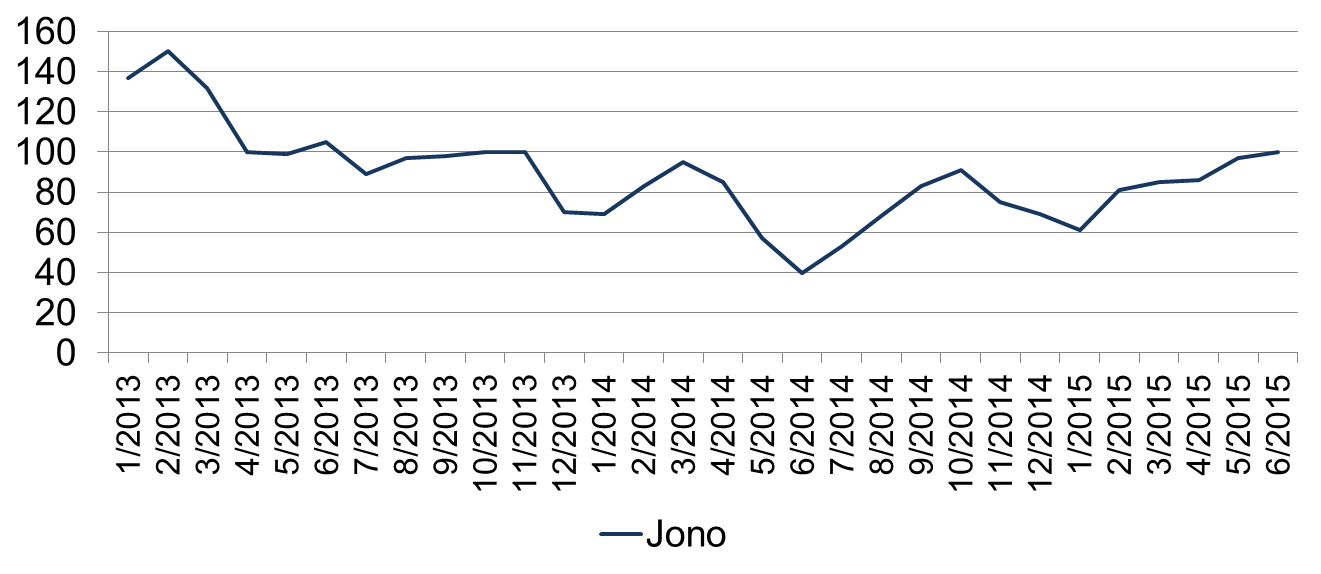
Vanhusten asumispalveluiden jonoa tarkasteltaessa aikavälillä 1/2013-6/2015 huomataan, että jono on ollut korkeimmillaan helmikuussa 2013, jolloin jonossa on ollut 150 turkulaista ja alimmillaan kesäkuussa 2014, jolloin asumispaikkaa on jonottanut 40 turkulaista (kuvio 2). Keskimäärin (keskiarvo vuoden aikana) vuoden 2013 aikana jonottajia on ollut 106. Vuonna 2014 jonottajien määrä on laskenut 67:ään ja kuluvan vuoden kesäkuuhun mennessä jonottajien keskiarvo on ollut 85. Kesäkuun jälkeen jono on jatkanut kasvuaan ollen heinäkuussa 105, elokuussa 111 ja syyskuussa 112.
Kuvio 2. Asumispalveluiden jono
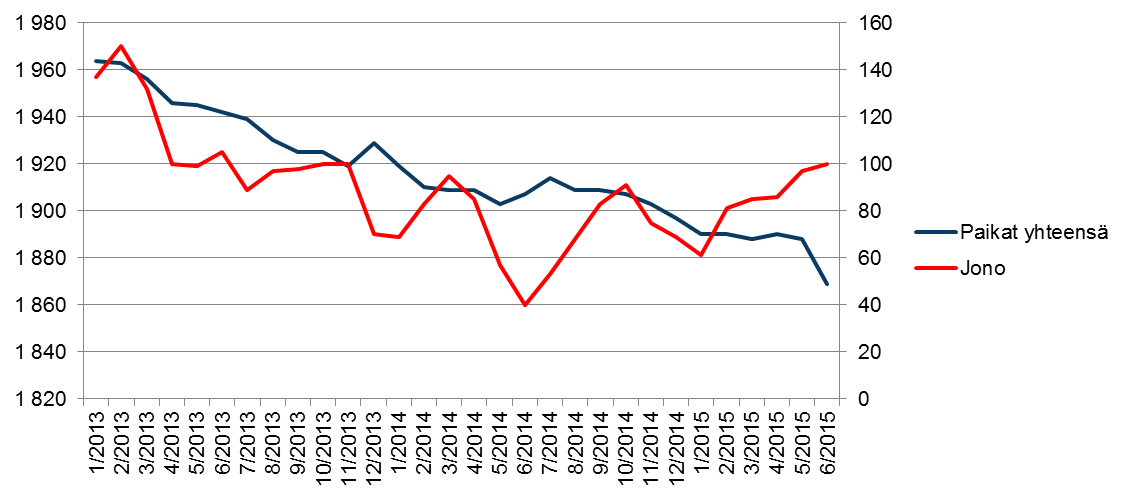
Pitkäaikaishoidon jono ei ole suoraan kytköksissä paikkamäärän vähenemiseen (kuvio 3). Kuitenkin helmikuusta 2015 lähtien jono on jatkuvasti kasvanut ja samanaikaisesti paikkamäärät ovat alhaisimmalla tasolla seurantajaksoon suhteutettuna. 1.1.2015 Kaskenlinnan sairaala liittyi sairaalapalveluiden kokonaisuuteen. Samalla Kaskenlinnan pitkäaikaishoidon paikat muutettiin kuntouttavan ja palliatiivisen sairaalahoidon sairaansijoiksi. Tämä muutos vähensi pitkäaikaishoidon paikkoja, mutta tehosti sairaalahoitoa mm. siten, että jatkohoitojonot Tyksistä onnistuttiin saamaan hallintaan. Myöhemmässä vaiheessa maaliskuussa, yksi entinen pitkäaikaissairaanhoidon osasto, jossa oli 27 sairaansijaa, muutti ostopalveluna hankittuun tehostettuun palveluasumiseen (Sosterla 14.1.2015 § 3). Samalla sairaansijat muuttuivat tehostetun palveluasumisen paikoiksi.
Kuvio 3. Jonot vs. pitkäaikaishoitopaikat
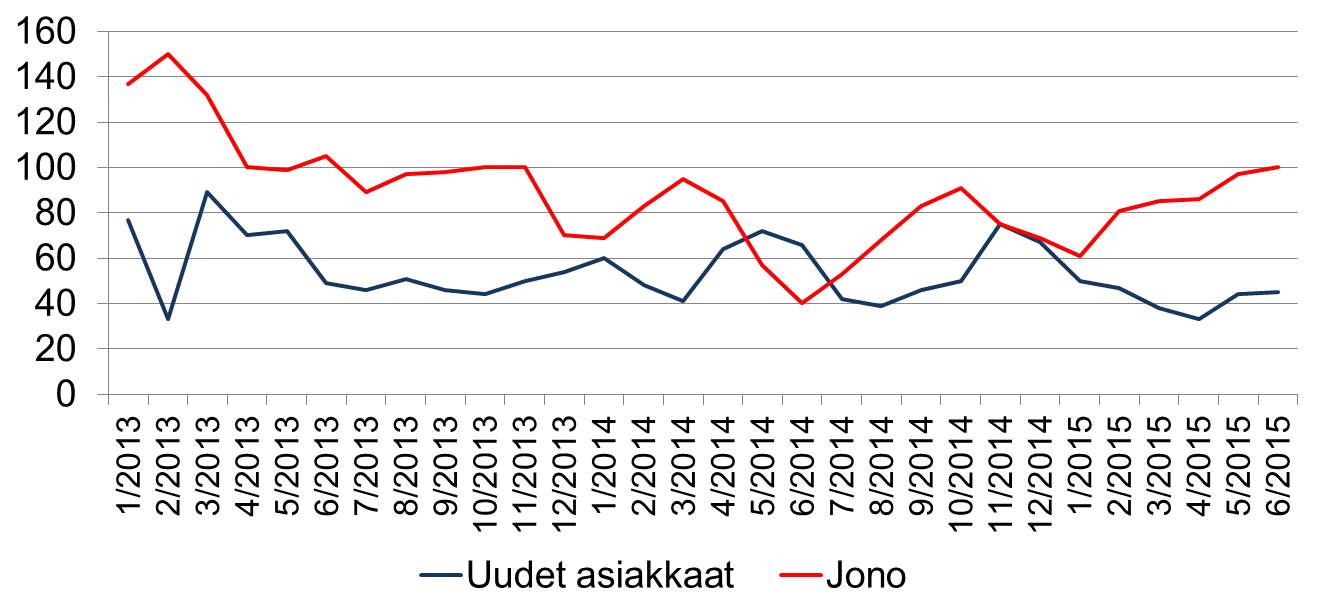
Kuviosta 4 nähdään jonon kehitys suhteessa uusien asiakkaiden määrään, joka kääntäen kuvaa poistuman määrää ympärivuorokautisen pitkäaikaishoidon piiristä. Vuonna 2013 uusia asiakkaita on keskimäärin tullut 57 kuukaudessa. Seuraavana vuonna määrä on ollut lähestulkoon sama 56. Tammi-kesäkuussa 2015 uusien asiakkaiden määrä on ollut selvästi alemmalla tasolla keskimäärin 43 kuukaudessa, joten poistuma on vuoden 2015 alun aikana ollut selvästi pienempi kuin aikaisempina vuosina. Tällä on ollut selvä yhteys jonotilanteen heikkenemiseen.
Kuvio 4: Jono vs. uudet asiakkaat
Alla olevasta taulukosta 4 nähdään tarkempaa analyysiä jonosta: minne on jonotettu ja onko jonottaminen tapahtunut kotona vai sairaalassa.
Taulukko 4. Mihin ja mistä jonotetaan (jonottajien määrän keskiarvo vuosina 2013 ja 2014 ja alkuvuosi 2015)
| v. 2013 | v. 2014 | 1.1-5.6.2015 |
Pitkäaikaissairaanhoitoon jonottaa | 11,61 | 7,53 | 13,59 |
- joista sairaalasta | 8,37 | 5,86 | 11,41 |
- joista kotoa | 1,37 | 0,71 | 1,12 |
|
|
|
|
Vanhainkotiin jonottaa | 44,37 | 23,88 | 16,35 |
- joista sairaalasta | 21,33 | 12,80 | 5,59 |
- joista kotoa | 17,87 | 7,76 | 9,06 |
|
|
|
|
Tehostettuun palveluasumiseen jonottaa | 39,22 | 25,12 | 37,59 |
- joista sairaalasta | 9,50 | 7,78 | 11,35 |
- joista kotoa | 24,37 | 14,49 | 21,06 |
|
|
|
|
Dementiayksikköön jonottaa | 10,02 | 9,00 | 11,88 |
- joista sairaalasta | 2,39 | 2,02 | 4,18 |
- joista kotoa | 3,59 | 4,14 | 3,94 |
|
|
|
|
Yhteensä jonottaa | 105,22 | 65,53 | 79,41 |
- joista sairaalasta | 41,59 | 28,45 | 32,53 |
- joista kotoa | 47,20 | 27,10 | 35,18 |
Kotona jonottajiin kuuluvat itsenäisesti kotona asuvat, omaishoidontuen asiakkaat, kotihoidon palveluiden tai tukipalveluiden tuella kotona asuvat sekä itse maksavat asiakkaat yksityisissä palvelutaloissa. Sairaalan jonottajiin luetaan mukaan akuuttiosastoilla ja kuntouttavilla osastoilla jonottavat. Ryhmään muut kuuluvat psykiatrialta, tilapäishoidosta, vanhainkodeista, pitkäaikaissairaanhoidosta tai Tyksistä jonottavat.
Kuvio 5. Mihin jonotetaan, eli asiakkaiden jakautuminen pitkäaikaishoidon jonossa 2013- 08/2015
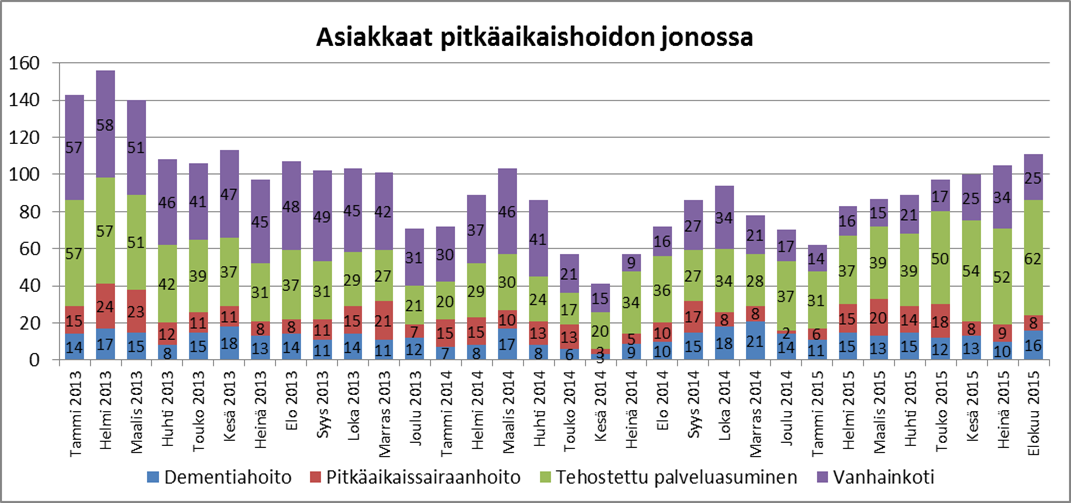
Kuviosta 5 nähdään visuaalisesti asiakkaiden jakautuminen pitkäaikaishoidon jonossa. Kuviota tarkasteltaessa täytyy muistaa, että se mihin hoidon portaalle asiakas jonottaa, on osittain riippuvainen myös paikkojen tarjonnasta. Pitkäaikaishoidon rakennemuutos (tehostetun palveluasumisen lisääntyminen ja laitoshoidon väheneminen) näkyy siten, että tehostetun palveluasumisen jonottajia on 2015 enemmän kuin vanhainkotiin jonottajia.
Kun tarkastellaan kotona jonottajien ja sairaalassa jonottajien osuuksien kehittymistä, nähdään (kuvio 6), että kotona jonottavien osuus on ollut suurempi vuonna 2013 ja 2015, mutta 2014 aikana, kun jono on ollut selvästi alemmalla tasolla, sairaalasta jonottajien osuus on ollut kotoa jonottajia korkeampi. Tämä osaltaan vahvistaa näkemystä siitä, että jonojen pidentyessä nimenomaan kotoa jonottavien asiakkaiden tilanne on vaikeutunut.
Kuvio 6. Sairaalasta, kotoa ja muualta jonottavien %-osuudet 2013, 2014 ja 1.1-5.6.2015
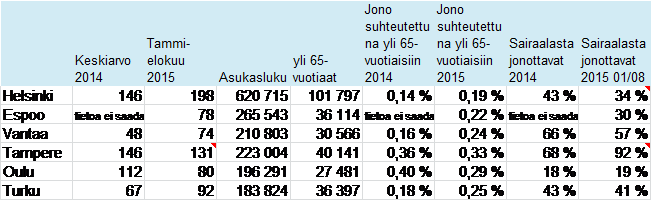
Ympärivuorokautisen hoidon jonoa tarkasteltaessa (taulukko 5) Kuusikko-kaupunkien vertailussa nähdään, että Turussa jonon pituus on suhteutettuna +65-vuotiaiden määrään ollut vuonna 2015 tammi-elokuussa sama kuin Kuusikon keskiarvo ollen 0,25 %. Kun tarkastellaan sairaalassa jonottavien osuutta vuoden 2015 jonoista, voidaan nähdä, että Oulun, Espoon ja Helsingin jonottajia on ollut selvästi vähemmän sairaalassa kun taas puolestaan Vantaalla jonottajista melkein 2/3 osaa ja Tampereella peräti 92 % on odottanut sijoituspaikkaa sairaalassa. Kaiken kaikkiaan Kuusikko- vertailusta voidaan todeta, että jono suhteutettuna 65-vuotiaaseen väestöön on pienimmillään ollut Helsingissä 0,14 % ja suurimmillaan Oulussa 0,40 %. Vaihteluväli näin pienelläkin seurantajaksolla on siis suuri. Helsingin alimpaan vuoden 2014 toteumalukuun pääseminen tarkoittaisi Turussa 51 henkilön jonoa.
Taulukko 5: Ympärivuorokautisen hoidon jono 2014 ja 01/08 2015 sekä sairaalassa jonottavien osuus Kuusikossa
4.Turkulaisten vanhusten kunto pitkäaikaishoitoon tultaessa
Vanhuspalveluiden ympärivuorokautisessa hoidossa on otettu kattavasti käyttöön RAI-laatujärjestelmä ja sen käyttöönotto on myös käynnissä avopalveluiden puolella. RAI-järjestelmä sisältää RUG-asiakasrakenneluokituksen (liite 1). Sen perusteella asiakkaat voidaan jaotella eri luokkiin tarvitsemansa ja saamansa hoidon, kuntoutuksen ja avun mukaan. Ajanjaksolla 1.1.2014 – 31.8.2015 vanhusten asumispalveluissa 418 uudelle asukkaalle tehtiin ensimmäinen RAI-arvio noin kuukauden sisällä palveluihin tulosta. Näistä vanhuksista 33 % sijoittui RUG-asiakasrakenneluokituksessa sellaiseen alaryhmään, missä kotihoito olisi saattanut vielä olla mahdollista kotiin vietävien palveluiden turvin. Saattaa olla, että säännöllinen ravitsemus, lääkehoito ja monipuolisesti toimintakykyä tukevat toimet ovat tehonneet ja asiakkaan toimintakyky on parantunut ensimmäisen hoitokuukauden aikana. Jatkossa olisi kuitenkin tärkeää löytää sellaisia toimintakeinoja, joilla näiden henkilöiden ympärivuorokautiseen pitkäaikaishoitoon siirtymistä voidaan myöhentää viikoilla tai kuukausilla.
Liite 1 Vanhusten asumispalveluiden RAI-arvioidut asiakkaat ja heidän sijoittumisensa RUG asiakasrakenneluokituksessa
5.Pitkän tähtäimen kestävä suunnitelma vanhusten asumispalvelujonojen purkamiseksi
Pitkän tähtäimen suunnitelmaan tarvitaan selkeät tietoon ja näyttöön perustuvat toimenpiteet aikatauluineen ja määriteltyine vastuutahoineen. Voimassa oleva vanhuspalvelusuunnitelma ulottuu vuodelle 2016, joten uuden lakisääteisen vanhuspalvelusuunnitelman laadinta tulee käynnistää viipymättä. Uusi vanhuspalvelusuunnitelma tulee laatia riittävän pitkällä aikajänteellä eli ulottaa se vuoteen 2030 asti.
Asumispalveluista vanhuspalvelusuunnitelmassa 2016 – 2030 tulee olla:
•vanhusväestön kasvu- ja palvelutarve-ennusteeseen sekä voimassa oleviin suosituksiin perustuva konkreettinen suunnitelma vanhusväestön palvelutarpeeseen vastaamisesta vuosittain. Palvelutarve tarkoittaa kotihoidon eri muotoja, ympärivuorokautista hoitoa ja erilaisia kotihoidon ja ympärivuorokautisen hoidon välimaastossa olevia palveluita, mm. lyhytaikaista hoitoa ja sairauden hoitoa, ennaltaehkäisevää terveydenhoitoa ja kuntoutusta.
•Aikataulutettu suunnitelma ympärivuorokautisen hoidon sisäisestä rakennemuutoksesta, missä pitkäaikaisen ympärivuorokautisen laitoshoidon suhteellista osuutta hallitusti vähennetään ja vastaavasti tehostetun palveluasumisen suhteellista osuutta lisätään.
•Aikataulutettu, tarveanalyysiin perustuva suunnitelma lyhytaikaisen, kotona selviytymistä tukevan hoidon palveluvalikon lisäämisestä painottaen kuntoutuksen ja määräaikaisuuden näkökulmaa
•RAI arviointeihin pohjaavan Maple- mittariin perustuvat kotihoidon ja asumispalveluiden kriteerit
•aikataulutettu suunnitelma sellaisten näyttöön perustuvien kotiin kohdentuvien kuntouttavien toimenpiteiden toteuttamisesta, joilla asumispalveluiden tarvetta voidaan vähentää / myöhentää, ja samalla turvallisesti lisätä iäkkäiden valmiuksia asua omissa kodeissaan.
•suunnitelma omaishoitotilanteen kokonaisuuden hallinnasta ja kehittämisestä
•suunnitelma uusista välimuotoisista palvelu-/toimintamalleista muistihäiriöisten palveluasumistarpeisiin (vrt. esim. Hollannin malli dementiakaupunginosasta).
Turun omassa sairaalahoidossa jopa joka viides potilas jonottaa asumispalveluihin. Sairaalan kokonaiskapasiteetista 12-16 % käytetään asumispalveluiden jonottamiseen. Siten sairaalan kapasiteetti ei ole täysimääräisesti tehokkaan hoidon ja kuntoutuksen käytössä. Sairaalahoitoon laaditaan kehittämissuunnitelma 2015-2017 (Liite 2) hoidon ja kuntoutuksen tehostamiseksi, jotta asumispalvelutarve vähenisi / myöhentyisi ja asumispalvelujono pääsääntöisesti siirtyisi pois sairaalasta. Suunnitelman tulee sisältää:
•kotihoidon kanssa laadittu suunnitelma sairaalahoidossa olevien potilaiden SAS-arvioiden tekemisestä pääsääntöisesti potilaiden omissa kodeissa
•suunnitelma SAS-arvioitujen palveluasumisen jonottamisen siirtymisestä pois sairaalaosastoilta pääsääsääntöisesti omiin koteihin kotihoidon tehostetun tuen avulla. Suunnitelma sisältää teknologian hyödyntämisen lisäämään vanhuksen turvallisuutta (esim. henkilökohtainen tabletti, jolla yhteys hoitajaan, omaisiin jne.)
•suunnitelma kotiuttamisprosessin tehostamisesta
•suunnitelma kuntoutuksen tehostamisesta ja kohdentamisesta yhä enemmän potilaiden kuntoutumiseen omissa kodeissaan, myös teknologiaa hyödyntäen.
•suunnitelma kotisairaalatoiminnan tehostamisesta ja lisäämisestä
•suunnitelma yhden vuodeosaston toiminnan muuttamisesta vuoden 2016 aikana välimuotoiseksi, kotiin kohdentuvaksi kuntoutusyksiköksi. Tarveanalyysiin perustuen yksikkö sisältäisi päiväyksikön ja näyttöön perustuvaa kotiin kohdentuvaa kuntoutustoimintaa.
Liite 2 Sairaalahoidon kehittäminen
6.Välittömät toimenpiteet asumispalveluiden jonojen purkamiseksi
TAVOITE | TOIMENPIDE | VASTUUTAHO | AIKATAULU
|
1.Ehkäistään asumispalvelujonon syntyä nostamalla kuntoutus painopistealueeksi | •Tehostettu ennakoiva reagoiminen iäkkäiden heikkenevään kuntoon kotona: 1) kotihoidon lääkärityön suunnitelmallisuuden lisääminen ja koordinointi, 2) tehostettu subakuuttien potilaiden ohjaaminen geriatriselle poliklinikalle. Geriatrisen poliklinikan vastaanottokapasiteetin lisääminen. •Tehdään poikkihallinnollinen kuntoutuksen kokonaissuunnitelma sisältäen sekä fyysisen kuntoutuksen että kognitiivisen kuntoutuksen resurssiarvioineen •Sairaalahoidon kehittämissuunnitelmaan painopisteeksi kotiin kohdentuvat ja välimuotoiset kuntoutukset •Kotihoidon kehittämishankkeissa painopisteinä kotiuttaminen ja kuntoutus •Lyhytaikaishoitoa hankitaan myös ostopalveluina. Tavoitteena määräaikaiset näyttöön perustuvat kuntoutuskokonaisuudet •Kehitetään ympärivuorokautisessa hoidossa olevien asukkaiden kuntoutusta | Terveyspalvelut ja Vanhuspalveluiden kotihoito
Terveyspalvelut ja Vanhuspalvelut
Terveyspalvelut
Vanhuspalveluiden kotihoito
Vanhuspalvelut
Vanhuspalvelut, asumispalvelut | Käynnistynyt 05/2015
11/2015
11/2015
01/2015
2016
2016 |
2.Muutetaan jonoon asettamisen prosessia | •SAS-arviointi toteutetaan moniammatillisena prosessina, johon sisältyy geriatrinen arvio. Siinä varmistetaan, että kuntoutusmahdollisuudet on kartoitettu ja sairauksien lääketieteellinen hoito on toteutettu. •SAS-arviointi tehdään pääsääntöisesti kotona eikä sairaalassa •Muutetaan jonoon asettamisen kriteeristöä RAI/Maple-arviointiin perustuvaksi. Samanaikaisesti RAI/Maple-arvioinnin käyttöönottoa jatketaan systemaattisesti. •SAS-arvioiduille kotona jonottaville järjestetään kuntoutusta ja teknologiaa hyödyntämällä turvalliset olosuhteet | Vanhuspalvelut ja Terveyspalvelut
Vanhuspalvelut ja Terveyspalvelut Vanhuspalvelut
Vanhuspalvelut ja Terveyspalvelut | Käynnistynyt 2015
11/2015
2015-2016
2016 |
3.Toteutetaan ympärivuorokautisen hoidon rakennemuutos laatusuosituksen mukaisesti | •Tehostetun palveluasumisen paikkojen lisääminen synkronoidaan pitkäaikaisen ympärivuorokautisen laitoshoidon paikkojen vähentämiseen budjetin sallimissa rajoissa | Vanhuspalvelut | 2015-2030 |
4.Ennakoidaan tulevaa | •Uusi vanhuspalvelusuunnitelma vuoteen 2030 laaditaan tulevaisuusperspektiivillä ennakoiden väestön tarpeiden muutoksia ja väestöennusteita, teknologian ja asumismuotojen kehitystä, lääketieteellisten hoito- ja kuntoutusmahdollisuuksien kehitystä sekä kolmannen sektorin roolin muuttumista ym. | Erikseen nimetty poikkihallinnollinen työryhmä | 2016 |
5.Koordinoidaan vanhuspalveluiden kokonaisuus | •Hyvinvointitoimialalle perustetaan seurantaryhmä | Erikseen nimetty seurantaryhmä | 2016 |
Oheismateriaali 1 Lähdeluettelo
Toimialajohtaja Riitta Liuksa:
Ehdotus Sosiaali- ja terveyslautakunta merkitsee vanhusten asumispalveluiden jonojenpurkamisen selvityksen ja toimenpidesuunnitelman tiedokseen.